Wie moet beendigtheid met beendigtheid meet
Beendigtheidsmeting
Osteoporose is 'n aansienlike verlies aan beenmineraaldigtheid wat miljoene vroue affekteer, wat hulle in gevaar stel vir potensieel aftakelende frakture.Ons bied beendigtheidsmeting aan, wat beenmineraaldigtheid (BMD) presies meet, wat 'n beraming van 'n pasiënt se fraktuurrisiko moontlik maak.Ons gevorderde stelsel is in staat om BMD in die ruggraat, heup of pols akkuraat te bereken.Die stelsel laat ook die bepaling van BMD in die pediatriese populasie toe.
Jou dokter kan 'n beendensitometrie bestel as hy of sy vermoed dat jy osteoporose het of die gevaar loop om te ontwikkel.Mense met osteoporose het swak bene of 'n aansienlike verlies van hul beenmineraaldigtheid.Miljoene vroue en baie mans ontwikkel osteoporose soos hulle ouer word.
Hoe beendigtheidsmeting werk
Soms word hierdie eksamen beendigtheidskandering of dubbel-energie x-straal absorptiometrie (DXA) genoem.Dit is 'n verbeterde vorm van x-straaltegnologie.Die DXA-masjien stuur 'n dun, onsigbare straal lae-dosis x-strale deur die bene.Jou sagte weefsel absorbeer die eerste energiestraal.Jou bene absorbeer 'n tweede straal.Deur die hoeveelheid sagteweefsel van die totaal af te trek, verskaf die masjien 'n meting van jou beenmineraaldigtheid (BMD).Daardie digtheid vertel die dokter die sterkte van jou bene.
Waarom dokters beendigtheidsmeting gebruik
Osteoporose behels 'n verlies aan kalsium in jou bene.Dit is 'n toestand wat die meeste vroue na menopouse affekteer, hoewel mans ook osteoporose kan hê.Saam met die kalsiumverlies gaan die bene deur strukturele veranderinge wat veroorsaak dat hulle dunner, brooser word en meer geneig is om te breek.
DXA help ook radioloë en ander dokters om die doeltreffendheid van behandelings vir enige tipe beenverliestoestand te monitor.Die metings van die eksamen gee bewys van jou risiko om 'n been te breek.
Wie moet beenmineraaldigtheid (BMD) toetse ontvang
• Vroue van 65 jaar en ouer
• Postmenopousale vroue onder die ouderdom van 65 met risikofaktore vir fraktuur.
• Vroue tydens die menopousale oorgang met kliniese risikofaktore vir fraktuur, soos lae liggaamsgewig, vorige fraktuur of hoërisiko-medikasiegebruik.
• Mans van 70 jaar en ouer.
• Mans jonger as 70 met kliniese risikofaktore vir fraktuur.
• Volwassenes met 'n broosheidfraktuur.
• Volwassenes met 'n siekte of toestand wat verband hou met lae beenmassa of beenverlies.
• Volwassenes wat medikasie neem wat verband hou met lae beenmassa of beenverlies.
• Enigeen wat oorweeg word vir farmakologiese (geneesmiddel) terapie.
• Enigiemand wat behandel word, om behandelingseffek te monitor.
• Enigiemand wat nie terapie ontvang nie by wie bewyse van beenverlies tot behandeling sou lei.
• Vroue wat estrogeen staak, moet oorweeg word vir beendigtheidtoetsing volgens die indikasies hierbo gelys.
Waarom dokters vertebrale fraktuurbepaling (VFA) gebruik
Nog 'n eksamen wat op die DXA-masjien uitgevoer word, is vertebrale fraktuurassessering (VFA).Dit is 'n lae-dosis x-straal ondersoek van die ruggraat wat jou ruggraat gesondheid assesseer.’n VFA sal aandui of jy kompressiefrakture in jou werwel (die bene in jou ruggraat) het.Die teenwoordigheid van 'n vertebrale fraktuur is van selfs meer waarde in die voorspelling van jou risiko dat bene in die toekoms breek as DXA alleen.Die volgende is redes (aanwysings) vir die uitvoering van vertebrale fraktuurassessering (VFA) gebaseer op die 2007 Amptelike Posisies van die International Society of Clinical Densitometrie (www.iscd.org):
Wie moet VFA ontvang
• Postmenopousale vroue met lae beenmassa (osteopenie) volgens BMD-kriteria, PLUS enige een van die volgende:
• Ouderdom groter as of gelyk aan 70 jaar
• Historiese hoogteverlies groter as 4 cm (1,6 duim)
• Voornemende hoogteverlies groter as 2 cm (0.8 duim)
• Self-gerapporteerde vertebrale fraktuur (nie voorheen gedokumenteer nie)
• Twee of meer van die volgende;
• Ouderdom 60 tot 69 jaar
• Self-gerapporteerde vorige nie-vertebrale fraktuur
• Historiese hoogteverlies van 2 tot 4 cm
• Chroniese sistemiese siektes wat verband hou met verhoogde risiko van vertebrale frakture (byvoorbeeld matige tot ernstige COPD of COAD, seropositiewe rumatoïede artritis, Crohn se siekte)
• Mans met lae beenmassa (osteopenie) volgens BMD-kriteria, PLUS enige een van die volgende:
• Ouderdom 80 jaar of ouer
• Historiese hoogteverlies groter as 6 cm (2,4 duim)
• Voornemende hoogteverlies groter as 3 cm (1,2 duim)
• Self-gerapporteerde vertebrale fraktuur (nie voorheen gedokumenteer nie)
• Twee of meer van die volgende;
• Ouderdom 70 tot 79 jaar
• Self-gerapporteerde vorige nie-vertebrale fraktuur
• Historiese hoogteverlies van 3 tot 6 cm
• Op farmakologiese androgeen ontnemingsterapie of na orgiektomie
• Chroniese sistemiese siektes wat verband hou met verhoogde risiko van vertebrale frakture (byvoorbeeld matige tot ernstige COPD of COAD, seropositiewe rumatoïede artritis, Crohn se siekte)
• Vroue of mans op chroniese glukokortikoïedterapie (gelykstaande aan 5 mg of meer prednisoon daagliks vir drie (3) maande of langer).
• Postmenopousale vroue of mans met osteoporose volgens BMD-kriteria, indien dokumentasie van een of meer vertebrale frakture kliniese bestuur sal verander.
Voorbereiding vir jou beendigtheid-eksamen
Op jou eksamendag, eet normaal, maar moet asseblief nie kalsiumaanvullings neem vir ten minste 24 uur voor jou eksamen nie.Dra los, gemaklike klere en vermy klere met metaalritssluiters, gordels of knope.Radiologie en beeldvorming kan jou vra om sommige of al jou klere te verwyder en 'n toga of kleed te dra tydens die eksamen.Jy sal dalk ook juweliersware, brille en enige metaalvoorwerpe of klere moet verwyder.Items soos hierdie kan inmeng met die x-straalbeelde.
Laat weet jou dokter as jy onlangs 'n bariumondersoek gehad het of met 'n kontrasmateriaal ingespuit is vir 'n rekenaartomografie (CT) skandering of radio-isotoop (kerngeneeskunde) skandering.
Stel altyd jou dokter of die Radiologie- en Beeldvormingtegnoloog in kennis as daar enige moontlikheid is dat jy swanger is.
Wat is 'n beendigtheidsmeting-eksamen
Soos
Jy lê op 'n opgestopte tafel.Vir 'n Sentrale DXA-eksamen, wat beendigtheid in die heup en ruggraat meet, is die x-straalgenerator onder jou en 'n beeldtoestel, of detektor, is bo.Om jou ruggraat te assesseer, word jou bene op 'n opgestopte boks ondersteun om jou bekken en onderste (lumbale) ruggraat plat te maak.Om die heup te assesseer, sal 'n tegnoloog jou voet in 'n stut plaas wat jou heup na binne draai.In albei gevalle beweeg die detektor stadig verby, wat beelde op 'n rekenaarmonitor genereer.Die meeste eksamens neem net 10-20 minute en dit is belangrik om stil te bly regdeur die eksamen.
Voordele & Risiko's
Beendensitometrie is eenvoudig, vinnig en nie-indringend.Dit benodig geen narkose nie.Die hoeveelheid bestraling wat gebruik word, is baie klein - aansienlik minder as die dosis van 'n standaard borskas x-straal.
Met enige x-straalprosedure is daar 'n geringe kans op kanker as gevolg van oormatige blootstelling aan bestraling.Die voordeel van 'n akkurate diagnose oortref egter verreweg die risiko.Vroue moet altyd hul geneesheer of die Radiologie en Beeldingtegnoloog inlig indien daar enige moontlikheid is dat hulle swanger is.
Limiete van beendensitometrie
Beendensitometrie kan nie met 100% sekerheid voorspel of jy in die toekoms 'n fraktuur sal ervaar nie.Dit kan egter sterk aanduidings gee van jou risiko van 'n toekomstige fraktuur.
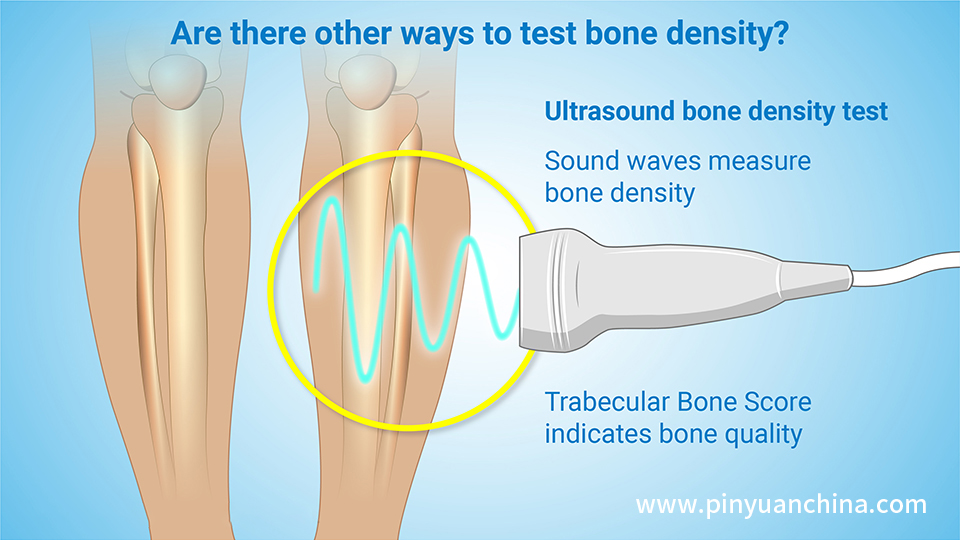
Ten spyte van die doeltreffendheid daarvan in die meting van beensterkte, is beendensitometrie of DXA van beperkte nut vir mense met 'n ruggraatmisvorming of vir mense wat ruggraatchirurgie gehad het.As jy vertebrale kompressiefrakture of osteoartritis het, kan jou toestand inmeng met die toets se akkuraatheid.In hierdie gevalle kan 'n ander toets uitgevoer word, soos 'n onderarmbeendensitometrie.
Ons subspesialiseer in die lees van beenbeelde
Radiologie en beeldvorming gebruik moderne toerusting wat uitsonderlike diagnostiese detail verskaf.Ons liggaamsbeeld-radioloë of muskuloskeletale radioloë spesialiseer in die lees van beendensitometrie wat beteken dat meer kundigheid en ervaring vir jou werk.
Postyd: Mrt-07-2023